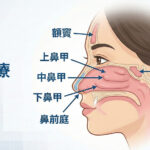
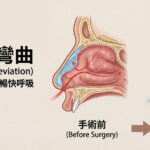
打呼就等於睡眠呼吸中止症嗎?醫師詳解:分辨『良性鼾聲』與『病理性呼吸暫停』的關鍵差異

📍 文章目錄
鼾症與睡眠呼吸中止症之概述
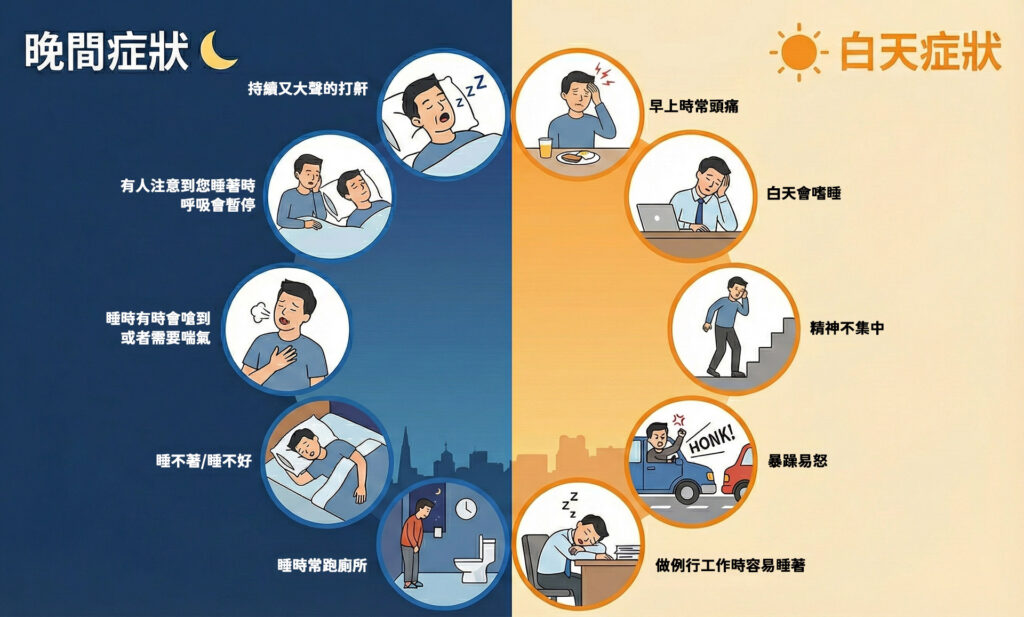
鼾症(打呼)是一種常見的睡眠呼吸紊亂現象。典型夜間症狀包括響亮的鼾聲,以及間歇性的睡眠呼吸中止。日間則可能伴隨精神不濟、注意力與記憶力下降、情緒波動大、或晨起頭痛等非特異性症狀。
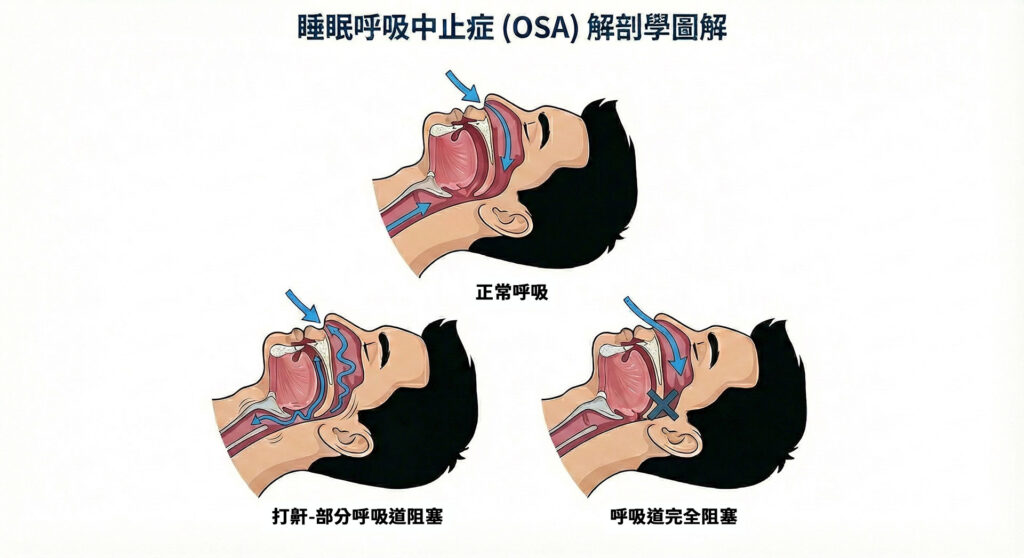
在睡眠期間,上呼吸道肌肉張力降低,導致軟顎、舌根等組織鬆弛塌陷,使呼吸道空間狹窄。當氣流通過受限的通道時,會產生湍流振動,即為鼾聲。若呼吸道發生完全阻塞,即演變為阻塞型睡眠呼吸中止(Obstructive Sleep Apnea, OSA)。(延伸閱讀:打呼等於睡得香?醫師揭露:這其實是「睡眠呼吸中止症」的警訊!)
誘發睡眠呼吸紊亂的危險因子
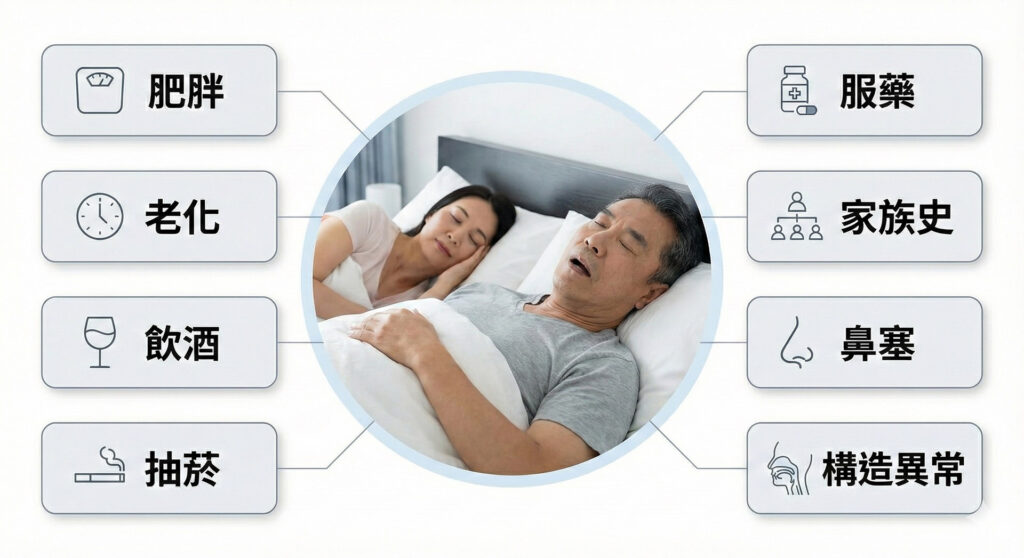
- 肥胖: 頸部脂肪堆積是上呼吸道阻塞最主要的原因之一。
- 生理老化: 隨年齡增長,咽喉部組織彈性降低,易導致塌陷。
- 藥物與物質使用: 酒精、鎮靜劑、肌肉鬆弛劑及部分安眠藥,會進一步鬆弛呼吸道肌肉。
- 吸菸: 吸菸會引起上呼吸道發炎、水腫,增加阻塞風險。
- 遺傳因素: 具有家族史者,發生睡眠呼吸中止的機率更高。
- 鼻腔通氣障礙: 包括急性發炎(如感冒)、過敏性鼻炎導致的鼻甲肥厚、或乾燥空氣刺激等。
- 解剖構造異常: 涵蓋鼻中隔彎曲、鼻甲肥厚、扁桃腺或腺樣體肥大、舌體過大、下頷骨後縮或短小等。(延伸閱讀:為什麼明明不胖也會打鼾?長期鼻塞、睡覺磨牙跟睡眠缺氧有關嗎? 吳醫師深度解析 8 大造成「#睡眠呼吸中止症」的隱形關鍵!)
臨床診斷標準與分級
臨床上定義每小時發生「呼吸中止 (Apnea)」或「低通氣 (Hypopnea)」的平均次數(AHI)。診斷與嚴重度分級主要依據睡眠多項生理檢查(PSG)結果。此分級標準參照美國睡眠醫學會 (AASM) 的臨床實踐指引。
| 分級 | AHI / RDI 指數 | 說明 |
|---|---|---|
| 輕度 | 5 ≤ AHI < 15 | 需持續觀察或治療 |
| 中度 | 15 ≤ AHI < 30 | 風險顯著,建議介入 |
| 重度 | AHI ≥ 30 | 必需積極治療 |

檢查與類型區分
睡眠多項生理檢查(PSG)
PSG是目前診斷的黃金標準。需在專門的睡眠實驗室中進行,記錄腦電圖(EEG)、心電圖(ECG)、口鼻氣流、血氧飽和度(SaO2)等數據,是評估嚴重度的關鍵依據。
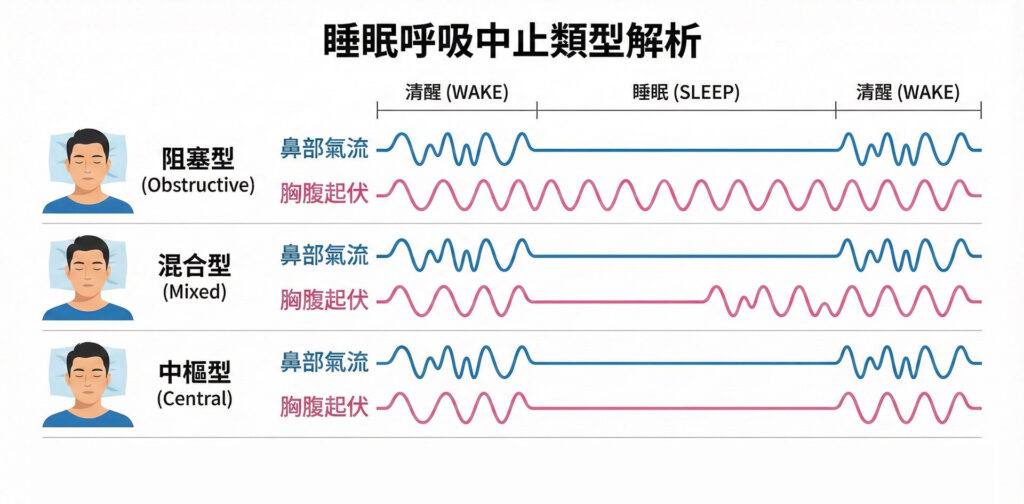
鼾症與呼吸中止之類型
- 阻塞型(Obstructive): 最常見,源於上呼吸道物理性阻塞。
- 中樞型(Central): 中樞神經呼吸驅動訊號異常,導致呼吸停止。
- 混合型(Mixed): 同時存在阻塞型與中樞型的特徵。
潛在健康風險
未經治療的睡眠呼吸中止症,可能導致嚴重全身性併發症,醫學研究已證實其與多項重大疾病的關聯:
- 心血管與腦血管事件: 根據美國心臟協會 (AHA) 期刊《Circulation》的研究指出,OSA 為高血壓、中風及心臟衰竭的獨立危險因子,且嚴重程度與心血管風險呈正相關
- 日間功能障礙: 嗜睡、難以集中,影響工作效率及駕駛安全。
- 代謝與慢性疾病: 與高血壓、糖尿病、心律不整及心臟衰竭高度相關。
- 認知與精神狀態: 反覆缺氧可能損傷腦部,研究顯示 OSA 與阿茲海默症(失智症)有顯著關聯。
- 其他: 性功能障礙、夜間多尿。
治療策略全解析
治療方案應根據患者嚴重度與病因選擇,可能需搭配多種方式:
1. 行為與輔助治療
- 行為調整: 減輕體重、戒菸酒、避免鎮靜劑,建議側臥睡姿。
- 藥物輔助: 改善鼻塞,或經醫師評估使用減重藥物(如 Mounjaro)。
- 連續正壓呼吸器(CPAP): 非侵入性治療的黃金標準,維持上呼吸道通暢。
- 口腔矯正器(牙套): 適用於輕中度患者,將下顎前移擴大呼吸道。
(延伸閱讀:為什麼睡覺會打呼?這 5 個壞習慣不改,小心越睡越累!)
2. 結構性手術 (Staged Operation)
當非手術治療效果不佳或有明顯結構異常時,建議採取「分階段式手術」。耳鼻喉科權威期刊《The Laryngoscope》的研究證實,對於鼻塞患者,先進行鼻腔手術能顯著提升後續 CPAP 的配戴順應性與使用時數
- 鼻部結構矯正: 如鼻中隔彎曲矯正手術,改善鼻塞是解決阻塞的第一步。
(延伸閱讀:睡覺總是 #鼻塞、#睡不著?小心!呼吸問題才是你 #失眠 的真兇!)
- 口咽部手術: 扁桃腺/腺樣體切除、懸雍垂顎咽整型術、正顎手術等,旨在擴大咽喉空間。
專業提示: 解決睡眠呼吸中止症必須針對確切病因進行「對症治療」,找出確切阻塞部位至關重要。
關於睡眠呼吸中止症的常見問題 (FAQ)
Q1:什麼是睡眠呼吸中止症的主要症狀?
A:最典型的夜間症狀是響亮的鼾聲以及間歇性的呼吸停止(旁人可能會觀察到喘氣聲)。日間症狀則包括嚴重的嗜睡、精神不濟、注意力無法集中、記憶力減退,以及晨起時感到頭痛或口乾舌燥。
Q2:如果不治療睡眠呼吸中止症會有生命危險嗎?
A:是的,未經治療的風險不容忽視。研究證實,中重度患者罹患高血壓、腦中風、心肌梗塞及心臟衰竭的機率顯著高於一般人。長期的間歇性缺氧也與糖尿病及阿茲海默症(失智症)有關聯。
Q3:如何確診我是否患有此疾病?
A:診斷的黃金標準是進行「睡眠多項生理檢查(PSG)」。這需在專業的睡眠實驗室進行,透過監測腦波、心電圖、血氧濃度及口鼻氣流等數據,計算出 AHI 指數。若 AHI 指數大於 5,即可診斷為睡眠呼吸中止症。
Q4:治療一定要開刀手術嗎?
A:不一定。治療策略取決於成因與嚴重程度。第一線治療通常為非侵入性的連續正壓呼吸器(CPAP)或口腔矯正器(牙套),並搭配減重與側睡等行為治療。只有在結構明顯異常(如嚴重鼻中隔彎曲、扁桃腺肥大)或配戴呼吸器效果不佳時,才會建議進行結構性手術。
睡眠呼吸中止症資料總結表
| 項目 | 重點摘要 |
|---|---|
| 核心症狀 | 夜間響亮鼾聲與呼吸中斷;日間過度嗜睡、精神不濟及晨起頭痛 |
| 危險因子 | 肥胖(頸部脂肪)、高齡、吸菸酒、解剖構造異常(如鼻中隔彎曲) |
| 診斷金標準 | 睡眠多項生理檢查 (PSG),計算 AHI 指數評估嚴重度 |
| 健康威脅 | 顯著增加高血壓、中風、心肌梗塞、糖尿病及阿茲海默症風險 |
| 主要治療 | 連續正壓呼吸器 (CPAP) 為首選;結構異常者可考慮分階段結構性手術 |
治療的重要性與建議
研究數據顯示,中重度睡眠呼吸中止症患者若未接受治療,其發生嚴重併發症(中風、心肌梗塞)的風險遠高於接受治療的群體。
治療建議: 由於每個人的病因和嚴重程度不同,建議尋求專業醫療機構進行詳細的鼻科與睡眠醫學評估,耐心且持續接受治療,以制定最優化的處理策略。

參考文獻
Benjafield, A. V., Ayas, N. T., Eastwood, P. R., et al. (2022). International Consensus Statement on Obstructive Sleep Apnea. Journal of Clinical Sleep Medicine, 18(6), 1575–1592.
https://doi.org/10.5664/jcsm.9916
Ramar, K., Dort, L. C., Katz, S. G., et al. (2021). Clinical Practice Guideline for the Referral of Adults with Obstructive Sleep Apnea for Surgical Consultation. Journal of Clinical Sleep Medicine, 17(3), 681–689.
https://doi.org/10.5664/jcsm.9016
Bourke, R., Eastwood, P. R., & Yee, B. J. (2023). An Update on Obstructive Sleep Apnea Syndrome—A Literature Review. Medicina, 59(8), 1459.
https://doi.org/10.3390/medicina59081459